Новые возможности диагностики и верификации патогенетических аспектов развития и прогрессирования цереброваскулярных заболеваний
Руководитель направления – член-корр. РАН М.М.Танашян
 Сотрудники 1-го неврологического отделения: член-корр. РАН М. М. Танашян, к.м.н. Р. Б. Медведев, к.м.н. О. В. Лагода, к.м.н. П. И. Кузнецова, к.м.н. А. А. Раскуражев
Сотрудники 1-го неврологического отделения: член-корр. РАН М. М. Танашян, к.м.н. Р. Б. Медведев, к.м.н. О. В. Лагода, к.м.н. П. И. Кузнецова, к.м.н. А. А. Раскуражев
Основные результаты:
Установлено, что прогрессирование атеростеноза у больных с цереброваскулярными заболеваниями (ЦВЗ) и сахарным диабетом 2 типа (СД 2) происходит на фоне сочетания углеводных и липидных нарушений со значимыми изменениями систем гемореологии и гемостаза. Описан паттерн ЦВЗ при СД 2 с преобладающей нейрокогнитивной дисфункцией, подтвержденной нейрофизиологическими, нейропсихологическими и нейровизуализационными изменениями.
Определены основные гемореологические и гемостазиологические факторы развития церебральных тромботических осложнений у пациентов с миелопролиферативными заболеваниями (МПЗ): маркеры эндотелиальной дисфункции и функциональные свойства эритроцитов. Разработан и внедрен в практику алгоритм формирования групп риска неблагоприятных функциональных исходов ишемического инсульта и тромбогеморрагических осложнений при МПЗ
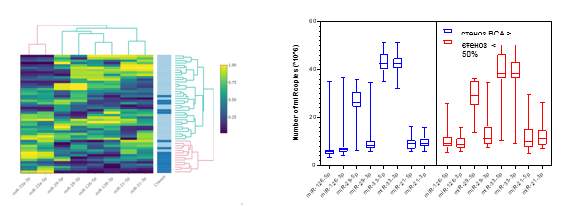
Впервые уточнена роль биомаркеров-предикторов атерогенеза; обоснован алгоритм определения атерогенного потенциала крови у больных с ишемическими НМК; идентифицированы потенциальные биомаркеры выраженного каротидного атеросклероза - микроРНК с антиатерогенным (miR-126-5p / 3p, miR-29a-3p, miR-21-3p) и проатерогенным (miR-33-3p) действием; показана прогностическая ценность мпЛПНП как вероятного биомаркера церебрального атерогенеза при СД 2.
Определены причины неэффективности ацетилсалициловой кислоты у пациентов с ЦВЗ: низкая приверженность к терапии, когнитивные нарушения, наличие сопутствующей патологии (в частности СД 2), эндотелиальная дисфункция, генетические альтерации в гене ЦОГ-1 (C50T, A842G, А1676G). а также особенности фармакокинетики и фармакодинамики АСК, определяемые с использованием терапевтического лекарственного мониторинга
Показана ведущая роль гемодинамического фактора в развитии НМК при синдроме передней лестничной мышцы; разработан клинико-диагностический алгоритм при различных формах этого синдрома.
Описаны особенности изменений ЦНС в разные сроки смерти мозга, позволяющие проводить ее дифференциальную патоморфологическую диагностику в зависимости от продолжительности периода наблюдения. Подтверждена достаточность 6-часового периода наблюдения пациентов в состоянии смерти мозга при его первичном поражении.
Впервые оценена когнитивная стабильность больных с ДЭ в зависимости от интерферирующих факторов; изучено влияние на нейросети покоя предшествующего когнитивного опыта, метаболических параметров, церебральной гемодинамики, а также изучена взаимосвязь с медленной электрической активностью. Уточнены диагностические, патогенетические и клинические проявления инсульта у молодых на основании катамнеза (от 1 до 20 лет (ср.- 5,8 ± 4,7 лет) 271 пациента с диссекцией ВСА/ПА, верифицированной нейровизуализацией.

Роль дисплазии соединительной ткани как причины слабости артериальной стенки при диссекции подтверждена повышением уровня трансформирующего фактора роста (TGF) бета 1-2.
Определены сроки и частота развития рецидивов диссекции (12%, из них 10% в первые 35 дней, через год 1% , через 10 лет 0,5%/ год), расслаивающих аневризм (14%), описана частота диссекции ВСА/ПА при беременности и родах (4%), а также риск невынашивания в течение последующих 2,5 ± 1,6 лет.
Головная боль (мигрень и вторичная немигренозная головная боль) после развития диссекции уменьшается или исчезает в 70% случаев. Это указывает на роль изменений стенки экстракраниальных артерий в формировании головной боли, включая модуляцию активности центральных стволовых механизмов как важного патогенетического звена мигрени.
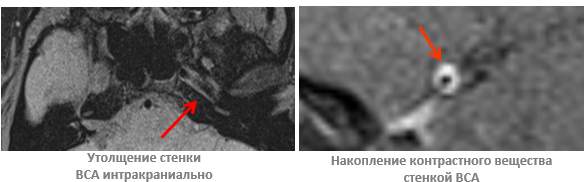
Показано, что в генезе первичного васкулита, чаще поражающего интракраниальный отдел ВСА (78%), ведущее значение имеет иммунное воспаление с выработкой цитокинов (ИЛ-2, ИЛ-6, ИЛ-17, TNF-a), повышение уровня кальпротектина и неоптерина, а также фактора роста фибробластов (FGF) как отражение продуктивного воспаления в артериальной стенке.
Верификация воспалительных изменений в стенке артерии выявляется при МРТ в режиме Т1 с подавлением сигнала от жировой ткани и движущейся крови (Т1 fs db).
Публикации
Raskurazhev A., Tanashyan M., Shabalina A., Kornilova A.A., Kuznetsova P.I. International Journal of Medical Research and Health Sciences. 2021. Т. 10. № 3. С. 70-77. MicroRNA expression in patients with advanced carotid atherosclerosis
Joseph L Ward, Peter S Azzopardi, Kate Louise Francis et al. Global, regional, and national mortality among young people aged 10–24 years, 1950–2019: a systematic analysis for the Global Burden of Disease Study 2019. The Lancet. 2021; Vol.398: 1593-1618. DOI: 10.1016/S0140-6736(21)01546-4
Танашян М.М., Раскуражев А.А., Корнилова А.А. [и др.]. Мониторинг терапии аспирином у пациентов с цереброваскулярной патологией. Рациональная фармакотерапия в кардиологии. 2021; 17(4): 537-543. DOI: 10.20996/1819-6446-2021-08-15
Танашян М.М., Суркова Е.В., Антонова К.В. [и др.]. Сахарный диабет 2 типа и когнитивные функции у пациентов с хроническими цереброваскулярными заболеваниями. Терапевтический архив. 2021; 93(10): 1179-1185. DOI: 10.26442/00403660.2021.10.201108
Фокин В.Ф., Пономарева Н.В., Медведев Р.Б. [и др.]. Индекс резистентности внутренних сонных артерий и нейросети мозга при хронической церебральной ишемии. Вестник Российского государственного медицинского университета. 2021; №6: 34-40. DOI: 10.24075/vrgmu.2021.055
Бойцов С.А., Пирадов М.А., Танашян М.М., Вознюк И.А., Ежов М.В., Ощепкова Е.В., Сергиенко И.В., Шамалов Н.А.,Янишевский С.Н. Нерешенные вопросы профилактики атеросклероза и применения адекватной липидснижающей терапии у больных с острым нарушением мозгового кровообращения ишемического генеза. Совместное заключение по итогам экспертного совета. Рациональная Фармакотерапия в Кардиологии 2021;17(6):927-930. DOI:10.20996/1819-6446-2021-12-10
Танашян М.М., Раскуражев А.А., Корнилова А.А. Цереброваскулярные заболевания и персонифицированная профилактика. Профилактическая медицина. 2021; 24(2): 76-81. DOI: 10.17116/profmed20212402176
Бельская Г.Н. Коррекция вестибуло-атактических расстройств при хронической ишемии мозга. Медицинский совет. 2021; №2: 8-12. DOI: 10.21518/2079-701X-2021-2-8-12
А.В. Куликов, Е.М. Шифман, Е.В. Ройтман [и др.]. Профилактика и лечение геморрагических осложнений, связанных с применением антитромботических препаратов на этапах обезболивания родов и операции кесарева сечения. Методические рекомендации. Анестезиология и реаниматология. 2021; №2: 6-18. DOI: 10.17116/anaesthesiology20210216
Андросова Л.В., Симонов А.Н., Пономарева Н.В., Клюшник Т.П. Кластерный анализ маркеров воспаления сыворотки крови условно здоровых людей. Медицинская иммунология. 2021; 23(2): 293-302. DOI: 10.15789/1563-0625-CAO-2134
Калашникова Л.А., Сахарова А.В., Чайковская Р.П. [и др.]. Митохондриальная артериопатия – предполагаемая причина спонтанной диссекции внутренней сонной и позвоночной артерий. Анналы клинической и экспериментальной неврологии. 2021; 15(2): 29-34. DOI: 10.25692/ACEN.2021.2.4
В.Ф. Фокин, Н.В. Пономарева, Р.Н. Коновалов [и др.]. Влияние уровня образования на функциональную организацию мозга больных хронической церебральной ишемией. Анналы клинической и экспериментальной неврологии. 2021; 15(2): 35-41. DOI: 10.25692/ACEN.2021.2.5
Ройтман Е.В., Вавилова Т.В., Маркин С.М. [и др.]. Реалии применения антикоагулянтной терапии при Сovid-19. Тромбоз, гемостаз и реология. 2021; №.1: 18-25. DOI: 10.25555/THR.2021.1.0957
Игнатьев С.В., Ковтунова М.Е., Ройтман Е.В. [и др.]. История и перспективы научных исследований по проблемам гемостаза (к юбилею ФГБУН КНИИГИПК ФМБА России). Тромбоз, гемостаз и реология. 2021; №.1: 90-99. DOI: 10.25555/THR.2021.1.0967
Быковская М.А., Раскуражев А.А., Шабалина А.А. [и др.]. Биомаркеры повреждения сосудистой стенки у пациентов с цереброваскулярными заболеваниями и сахарным диабетом 2‐го типа. Тромбоз, гемостаз и реология. 2021; №2: 80-86. DOI: 10.25555/THR.2021.2.0977
Танашян М.М., Антонова К.В., Лагода О.В., Шабалина А.А. Решенные и нерешенные вопросы цереброваскулярной патологии при сахарном диабете. Анналы клинической и экспериментальной неврологии. 2021; 15(3): 5-14. DOI: 10.54101/ACEN.2021.3.1
Корнилова А.А., Танашян М.М., Раскуражев А.А. [и др.]. Генетические аспекты аспиринорезистентности у пациентов с цереброваскулярной патологией. Тромбоз, гемостаз и реология. 2021; 21(3): 23-29. DOI: 10.25555/THR.2021.3.0982
Ройтман Е.В. Восстановление функции эндотелия при новой коронавирусной инфекции COVID-19 (обзор литературы). Медицинский совет. 2021; №14: 78-86. DOI: 10.21518/2079-701X-2021-14-78-86
Евгений Ройтман, Сергей Маркин, Павел Кравцов, Константин Мазайшвили. Изменение отношения врачей к антикоагулянтной терапии при новой коронавирусной инфекции в 2021 году. Тромбоз, гемостаз и реология. 2021; №4: 53-60. DOI: 10.25555/THR.2021.4.0997
Ройтман Е.В., Печенников В.М. Неантикоагулянтные и другие свойства низкомолекулярных гепаринов. Тромбоз, гемостаз и реология. 2021; №4: 13-18. DOI: 10.25555/THR.2021.4.0991
Гулевская Т.С., Ануфриев П.Л., Евдокименко А.Н. Современное состояние проблемы церебральной микроангиопатии при артериальной гипертензии. Архив патологии. 2021; 83(6): 45-53. DOI: 10.17116/patol20218306145
Костюк Г.П., Черепахин Д.И., Аронов П.В. [и др.]. Интеллектуальное снижение у больных шизофренией с коморбидными сахарным диабетом II типа и алкоголизмом. Медицинский совет. 2021; №21-2: 26-34. DOI: 10.21518/2079-701X-2021-21-2-26-34
Ponomareva N.V., Fokin V.F., Medvedev R.B. et al. Correlation between infraslow electrical activity of the brain and connectivity in the recording of functional rest MRI in patients with chronic cerebral ischemia. Human Physiology. 2021; 47(8): 847-853. DOI: 10.1134/S0362119721080107
V. F. Fokin, R. B. Medvedev, N. V. Ponomareva et al. Body mass index, cerebrovascular parameters and cognitive functions of patients with chronic brain ischemia. Human Physiology. 2021; 47(8): 884-890. DOI: 10.1134/S0362119721080053
Nikolaev N. A., Martynov A. I., Skirdenko Yu. P. et al. Management of adherence-based treatment. Consensus document – clinical guidelines. English version. Медицинский вестник Северного Кавказа. 2021; 16(2): 125-134. DOI: 10.14300/MNNC.2021.16029
С.М. Адекенов, В.Н. Каркищенко, М.С. Нестеров [и др.]. Изучение антигипоксических свойств гармина гидрохлорида в эксперименте. Биомедицина. 2021; 17(2): 71-78. DOI: 10.33647/2074-5982-17-2-71-78
Быковская М.А., Аннушкин В.А., Лагода О.В. [и др.]. Цереброваскулярные заболевания и липидный спектр крови. Нервные болезни. 2021; №1: 34-38. DOI: 10.24412/2226-0757-2021-1230
Чечеткин А.О., Каршиева А.Р., Синицын И.А. [и др.]. Ранняя диагностика прямого каротидно-кавернозного соустья. Нервные болезни. 2021; №1: 78-82. DOI: 10.24412/2226-0757-2021-12311
Фокин В.Ф., Пономарева Н.В., Медведев Р.Б. [и др.]. Влияние ретроактивной интерференции на вербальную память больных хронической ишемии мозга. Асимметрия. 2021; 15(1): 24-32. DOI: 10.25692/ASY.2021.15.1.003
Бельская Г.Н. Коррекция вестибуло-атактических расстройств при хронической ишемии мозга. Медицинский совет. 2021; №2: 8-12. DOI: 10.21518/2079-701X-2021-2-8-12
Бердникович Е.С. Тактика логопедической работы с пациентами при первичной прогрессирующей афазии на примере клинического случая. Гуманитарные науки (г.Ялта). 2021; №1: 118-127. URL: www.elibrary.ru/item.asp?id=44927822
Чечеткин А.О., Каршиева А.Р., Синицын И.А. [и др.]. Ультразвуковая диагностика и мониторирование каротидно-кавернозного соустья: краткий обзор литературы и клиническое наблюдение. Ультразвуковая и функциональная диагностика. 2021; №1: 50-64. DOI: 10.24835/1607-0771-2021-1-50-64
Боравова А.И., Фокин В.Ф. Особенности двухфакторной модели г. Айзенка у подростков разного темперамента и фонового уровня постоянных потенциалов головного мозга. Асимметрия. 2021; 15(4): 27-37. DOI: 10.25692/ASY.2021.15.4.003
В.Ф. Фокин, Р.Б. Медведев, Н.В. Пономарева [и др.]. Взаимосвязь когнитивных функций и нейронных сетей со скоростью кровотока по внутренней яремной вене у больных хронической ишемией мозга. Известия Российской военно-медицинской академии. 2021; 40(4): 107-112. DOI: 10.17816/rmmar83637
Лагода Д.Ю., Добрынина Л.А., Супонева Н.А. [и др.]. Ритмическая транскраниальная магнитная стимуляция в терапии умеренных когнитивных расстройств при церебральной микроангиопатии. Анналы клинической и экспериментальной неврологии. 2021; 15(4): 5-14. DOI: 10.54101/ACEN.2021.4.1